Le système urinaire (cours 4)
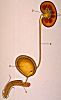 Les voies urinaires
commencent au niveau des calices (1) situés dans
le sinus rénal. Les calices s'ouvrent dans le bassinet
(2), localisé à hauteur du hile. Le bassinet se
poursuit par l'uretère (3) qui s'abouche au bas-fond
de la vessie (4). Du col vésical se détache
un canal unique, l'urètre (5) qui débouche
à l'extérieur.
Les voies urinaires
commencent au niveau des calices (1) situés dans
le sinus rénal. Les calices s'ouvrent dans le bassinet
(2), localisé à hauteur du hile. Le bassinet se
poursuit par l'uretère (3) qui s'abouche au bas-fond
de la vessie (4). Du col vésical se détache
un canal unique, l'urètre (5) qui débouche
à l'extérieur.
 Les calices sont
les ramifications terminales de l'arbre pyélocaliciel
représenté ici de façon schématique.
Dans le rein humain, leur nombre varie entre 7 et 13. Ils ont
la forme de petits entonnoirs qui, en position anatomique,
coiffent les papilles rénales, c'est-à-dire les
sommets des pyramides médullaires qui font protrusion dans
le sinus rénal. Les espaces intercaliciels sont normalement
comblés par du tissu adipeux dans lequel cheminent les
branches des vaisseaux rénaux et des filets nerveux.
Les calices sont
les ramifications terminales de l'arbre pyélocaliciel
représenté ici de façon schématique.
Dans le rein humain, leur nombre varie entre 7 et 13. Ils ont
la forme de petits entonnoirs qui, en position anatomique,
coiffent les papilles rénales, c'est-à-dire les
sommets des pyramides médullaires qui font protrusion dans
le sinus rénal. Les espaces intercaliciels sont normalement
comblés par du tissu adipeux dans lequel cheminent les
branches des vaisseaux rénaux et des filets nerveux.
Chaque entonnoir caliciel
comprend deux parties: une partie conique, appliquée contre
la papille et dont les deux feuillets délimitent un espace
péricaliciel, le fornix (1), et une partie tubuleuse,
la tige calicielle (2), qui relie le fornix au bassinet
ou à une de ses branches (3). Le feuillet interne
de la partie conique, formé par un épithélium
mince, de type urinaire dans certaines espèces, cylindrique
dans d'autres, adhère fermement au parenchyme papillaire.
Ce feuillet est criblé d'une vingtaine de pores qui sont
l'abouchement des tubes collecteurs de Bellini par lesquels l'urine
suinte dans le fornix. Le feuillet externe est formé par
une paroi urinaire telle qu'elle sera décrite plus loin
dans la coupe d'uretère; son adventice fibreuse est en
continuité avec la capsule rénale qui tapisse le
sinus.
Le bassinet recueille
l'urine provenant des calices. Sa forme est sujette à des
variations individuelles. Généralement on
lui distingue 2 ou 3 branches principales formées par la
fusion des tiges calicielles (schéma de gauche). Certains
auteurs les appellent encore calices majeurs. Parfois, le bassinet
a un aspect plus globuleux (schéma de droite). Enfin, toutes
les variations intermédiaires entre la forme franchement
ramifiée et la forme globuleuse peuvent être observées.
Le bassinet se continue par l'uretère
qui conduit l'urine jusqu'à la vessie. Il s'agit d'un tube
de 4 à 7 mm de diamètre et d'environ 30 cm de long.
Classiquement on lui distingue quatre portions anatomiques : une
abdominale, une iliaque, une pelvienne et
une vésicale. A 1 ou 2 cm de la jonction pyélourétérale,
se trouve un premier rétrécissement, le collet
de l'uretère. A la jonction des 2 dernières
portions se trouve un second rétrécissement, le
rétrécissement iliaque, qui correspond à
l'endroit où l'uretère croise les vaisseaux iliaques.
Cette description est purement topographique, car la structure
histologique est la même non seulement tout au long du tube
urétéral mais aussi au niveau du bassinet et des
calices.
Voici la structure histologique des voies urinaires hautes, illustrée
dans une coupe transversale de l'uretère.
Lorsque, comme ici, l'uretère est vide, sa lumière
a une forme étoilée, parce que découpée
par des replis de sa paroi. Lors du passage de l'urine, ceuxci
se déplissent et l'uretère se dilate. La paroi urétérale
est composée de trois couches: une muqueuse, une musculeuse
et une adventice.
L'épithélium de la muqueuse est de type pluristratifié
urinaire. Il repose sur un chorion fibroélastique
relativement épais, qui contient de petits vaisseaux sanguins,
des lymphatiques et des éléments nerveux.
La tunique musculeuse est formée de faisceaux musculaires
lisses, plus ou moins isolés les uns des autres par des
travées conjonctives en continuité avec le chorion.
Les faisceaux musculaires sont disposés en une couche
interne longitudinale (dont les cellules sont coupées
ici transversalement) et une couche externe circulaire
(dont les cellules sont coupées ici longitudinalement).
Dans le tiers inférieur de l'uretère, il existe
une troisième couche longitudinale située en dehors
des deux autres et qui est une expansion de la paroi vésicale.
En dehors de la musculeuse se trouve l'adventice, tunique
conjonctive contenant des vaisseaux de plus gros calibre ainsi
que quelques ganglions nerveux. L'adventice se continue par le
tissu conjonctivoadipeux rétropéritonéal.
La structure et la disposition des trois couches pariétales
est donc la même tout au long des voies urinaires hautes.
Seule leur épaisseur varie: peu importante au niveau
des calices, elle augmente au fur et à mesure qu'on se
rapproche de la vessie.
Remarquons enfin que la paroi des voies urinaires diffère
de la paroi du tube digestif non seulement en ce qui concerne
l'épithélium, mais encore par l'absence de muscularis
mucosae et de sousmuqueuse et par la disposition
inverse des couches musculeuses.
La contraction des couches musculeuses est responsable du péristaltisme
de la paroi des voies urinaires qui accélère l'écoulement
de l'urine. A certains endroits, les faisceaux musculaires ont
aussi une fonction de sphincter. On distingue ainsi le
sphincter du fornix (1) au sommet du cône caliciel,
le sphincter du calice (2) à la base de la tige
calicielle et le sphincter pyélique (3) à
la jonction pyélourétérale. L'activité
de ces sphincters facilite l'évacuation de l'urine et empêche
son reflux. Dans un premier temps, le sphincter du fornix se relâche,
tandis que celui du calice est contracte : l'urine s'accumule
dans la cavité calicielle (A). Lorsque le calice
est rempli, le sphincter du fornix se contracte pendant que celui
du calice s'ouvre : l'urine s'écoule vers le bassinet (B).
Les calices fonctionnent indépendamment les uns des autres.
La vidange du bassinet n'a lieu que lorsque celuici est
rempli jusqu'à un certain point. A ce moment le sphincter
pyélique se relâche pendant que les sphincters caliciels
et la musculature du bassinet se contractent : l'urine est évacuée
vers l'uretère (C) le long duquel elle est propulsée
par les mouvements péristaltiques de la paroi urétérale.
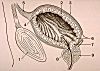 La vessie, vue
ici en coupe sagittale médiane, est située dans
l'excavation pelvienne immédiatement en arrière
de la symphyse pubienne (1). C'est un viscère creux
d'une capacité d'environ 350 à 500 ml. Son corps
(2) est recouvert sur sa face supérieure en forme de dôme
par le péritoine (3). Le corps s'amincit vers l'avant.
Cette région, ou apex vésical (4), donne
insertion au ligament ombilical médian (5) qui est
le vestige fibreux de l'ouraque embryonnaire, reste du canal allantoïdien.
Exceptionnellement ce canal persiste ou est perméable sur
une étendue plus ou moins longue. Le fond de la
vessie (6) est la région postéroinférieure
située à l'opposé de l'apex. Les uretères
y aboutissent, chacun à l'extrémité d'un
bourrelet horizontal, la barre urétérale
(7). Le col vésical (8) est la partie basse, en
forme d'entonnoir, d'où part l'urètre. La partie
proximale de l'urètre masculin est engainée par
la prostate (9).
La vessie, vue
ici en coupe sagittale médiane, est située dans
l'excavation pelvienne immédiatement en arrière
de la symphyse pubienne (1). C'est un viscère creux
d'une capacité d'environ 350 à 500 ml. Son corps
(2) est recouvert sur sa face supérieure en forme de dôme
par le péritoine (3). Le corps s'amincit vers l'avant.
Cette région, ou apex vésical (4), donne
insertion au ligament ombilical médian (5) qui est
le vestige fibreux de l'ouraque embryonnaire, reste du canal allantoïdien.
Exceptionnellement ce canal persiste ou est perméable sur
une étendue plus ou moins longue. Le fond de la
vessie (6) est la région postéroinférieure
située à l'opposé de l'apex. Les uretères
y aboutissent, chacun à l'extrémité d'un
bourrelet horizontal, la barre urétérale
(7). Le col vésical (8) est la partie basse, en
forme d'entonnoir, d'où part l'urètre. La partie
proximale de l'urètre masculin est engainée par
la prostate (9).
La surface interne
apparaît dans cette vessie ouverte et vue de face. La muqueuse
y forme de nombreux plis, sauf au niveau d'une région triangulaire,
légèrement surélevée, occupant le
fond vésical et appelée trigone (1). A cet
endroit, la muqueuse adhère intimement à la musculeuse
et a de ce fait un aspect lisse. Les orifices urétéraux
(2) apparaissent comme deux fentes étroites, chacune à
un des angles supérieurs du trigone. Le repli plus accentué
qui forme la base du triangle est la barre urétérale
(3). Le sommet opposé à cette barre correspond à
l'ostium de l'urètre (4).
Du point de vue histologique, la paroi vésicale
est formée de trois couches: une muqueuse, une musculeuse
et une adventice. Sa structure est donc identique à
celle des voies urinaires hautes, sauf en ce qui concerne son
épaisseur, beaucoup plus importante.
La muqueuse comprend l'épithélium et le chorion.
L'épithélium est pluristratifié, de
type urinaire. On l'appelle encore épithélium transitionnel
ou urothélium. Il est constitué de 5 à 8
couches cellulaires étroitement imbriquées. La couche
superficielle est constituée de cellules volumineuses,
souvent binucléées. Leur pôle apical est convexe
et épaissi par des réserves de membrane plasmique
qui lui donnent souvent une teinte plus sombre. L'épithélium
est extensible et son épaisseur varie en fonction de la
distension vésicale. La forme des cellules change également:
lorsque la vessie est remplie, les cellules, surtout les plus
superficielles, s'aplatissent et s'allongent grâce à
leur réserve membraneuse.
Dans cette micrographie électronique,
les réserves membraneuses apparaissent sous forme de vésicules
discoïdes, claires, délimitées par une
membrane trilaminaire particulièrement épaisse dont
le feuillet luminal (1) est plus dense que le feuillet
cytoplasmique (2). La membrane cellulaire apicale a le même
aspect. Cette structure caractéristique et les jonctions
serrées entre cellules superficielles seraient responsables
de l'imperméabilité de l'épithélium
aux constituants de l'urine.
Le chorion peut
être subdivisé en deux zones. La zone sousépithéliale
est formée d'un feutrage de fins faisceaux de collagène
dans lequel les fibroblastes sont relativement nombreux. Elle
est richement vascularisée. Les capillaires les plus superficiels
sont étroitement appliqués contre l'épithélium
et dissocient parfois les cellules de la couche basale, donnant
l'impression, fausse, que l'épithélium est vascularisé.
La membrane basale qui sépare l'urothélium du chorion
est extrêmement tenue; rappelons qu'elle n'est mise en évidence
que par les colorations aux sels d'argent et par la réaction
P.A.S.
La zone profonde du chorion est faite de tissu conjonctif
dense, aux faisceaux de collagène plus épais. Elle
contient de fines fibres élastiques qui forment un treillis
parallèle à la surface endoluminale.
La musculeuse
de la vessie est particulièrement développée.
Classiquement, on lui décrit trois couches; la couche
interne est longitudinale; la couche moyenne, surtout développée
vers l'avant, est circulaire; la couche externe est longitudinale.
Cette subdivision en couches bien orientées n'est cependant
que théorique. En réalité, beaucoup de faisceaux
musculaires ont une disposition oblique, d'autres passent d'une
couche à l'autre. Au niveau du corps de la vessie, la musculature
présente donc plutôt une disposition en réseau,
ce qui explique que dans une coupe de paroi vésicale l'orientation
exacte des faisceaux est difficile à déterminer.
L'adventice est
de nature conjonctive. Chez le jeune enfant, elle est fibreuse,
comme le montre cette micrographie. Chez l'adulte, elle forme
un matelas adipeux au sein duquel se trouvent des cloisons
conjonctives denses contenant de gros vaisseaux et un important
plexus nerveux. Au niveau du dôme de la vessie, l'adventice
est recouverte par le péritoine qui comprend un mésothélium
et son chorion.
Au niveau des orifices, la disposition des faisceaux musculaires
est particulière: les faisceaux entourent ces orifices
de boucles opposées intervenant dans la physiologie du
remplissage et de la vidange.
Voici cette disposition au niveau de l'abouchement des uretères.
La portion vésicale des uretères mesure entre 10
et 15 mm; elle traverse obliquement les différentes couches
de la paroi vésicale postérieure et s'ouvre par
une fente taillée en biseau. La boucle A est formée
par la couche musculaire longitudinale externe de l'uretère;
elle passe en arrière de l'orifice urétéral.
Sa contraction, déclenchée par un stimulus d'étirement
lors du passage d'un jet d'urine, redresse la portion vésicale
de l'uretère et ouvre l'ostium.
Au fur et à mesure que l'urine s'accumule dans la vessie,
la pression qu'elle exerce sur la paroi augmente et écrase
la partie intrapariétale de l'uretère, empêchant
ainsi le reflux urinaire. Cet effet est renforcé par la
contraction des muscles du trigone formant la boucle
B qui passe audevant de la portion vésicale.
Au niveau du col vésical,
les faisceaux musculaires lisses forment aussi deux boucles.
La boucle A qui contourne le col par l'arrière s'insère
à la partie basse de la symphyse pubienne; c'est le muscle
pubovésical. La boucle B qui contourne
le col par l'avant est formée par des faisceaux provenant
de la tunique musculaire longitudinale externe de la vessie. Ensemble,
elles forment le sphincter interne dont la contraction
ferme l'ostium urétral.
L'ouverture de l'ostium est commandée par les muscles longitudinaux
du trigone (C) et par le muscle rectovésical
(D), bandelette lisse provenant de la tunique musculaire longitudinale
du rectum et s'insérant au niveau de la partie postérolatérale
du col vésical.
L'action du sphincter interne est renforcée par le sphincter
externe situe au niveau de l'urètre. Ce sphincter volontaire
est formé par des boucles spiralées ascendantes
de faisceaux musculaires striés émis par le muscle
périnéal transverse profond (E).
L'innervation de la vessie
est double: orthosympathique et parasympathique.
La localisation précise des centres médullaires
et des relais ganglionnaires, ainsi que le trajet des voies efférentes
et afférentes font encore l'objet de certaines controverses.
La plupart des auteurs se rallient cependant au schéma
suivant.
Les fibres orthosympathiques efférentes (représentées
en rouge) partent de centres médullaires situés
au niveau des segments D12L1L2. Elles empruntent les
rameaux communicants blancs, passent par la chaîne ganglionnaire
prévertébrale et les nerfs splanchniques lombaires
et font synapse soit dans le ganglion mésentérique
inférieur (1) soit dans le plexus hypogastrique
inférieur (2). Les fibres postganglionnaires se ramifient
dans la paroi vésicale. Lors du remplissage de la vessie,
la stimulation du système orthosympathique entraîne
un relâchement de la musculature du corps et donc une distension
vésicale sans augmentation exagérée de la
pression. En même temps le sphincter interne se contracte;
le nombre de fibres impliquées dans cette contraction est
fonction du degré de distension.
Les fibres parasympathiques efférentes (représentées
en bleu) proviennent des segments S2S3S4 (centre de
Budje). Elles empruntent les nerfs splanchniques pelviens et rejoignent
les ganglions du plexus nerveux situé dans la paroi
vésicale (3). Le système parasympathique est
stimulé lorsque la distension vésicale atteint un
certain seuil. Ceci provoque la contraction de la musculature
vésicale et le relâchement du sphincter interne.
Le sphincter strié externe, volontaire, est innervé
par des fibres en provenance de motoneurones voisins du centre
parasympathique. Ces fibres (représentées en
vert) empruntent le nerf honteux interne.
Les voies afférentes, sensorielles, suivraient les mêmes
trajets en sens inverse.
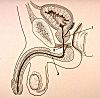 L'urètre masculin
est un canal d'une longueur de 18 à 20 cm par où
s'écoulent à la fois l'urine et le sperme. Il s'agit
donc d'un conduit urogénital. Dès son
origine l'urètre s'engage dans la prostate; il la traverse
de haut en bas puis traverse l'aponévrose périnéale
moyenne et devient extrapelvien. Dans son trajet extrapelvien,
il est entouré d'un manchon de tissu érectile dénommé
corps spongieux. On peut ainsi décrire à l'urètre
trois parties : l'urètre prostatique (1), l'urètre
membraneux (2) et l'urètre spongieux ou pénien
(3).
L'urètre masculin
est un canal d'une longueur de 18 à 20 cm par où
s'écoulent à la fois l'urine et le sperme. Il s'agit
donc d'un conduit urogénital. Dès son
origine l'urètre s'engage dans la prostate; il la traverse
de haut en bas puis traverse l'aponévrose périnéale
moyenne et devient extrapelvien. Dans son trajet extrapelvien,
il est entouré d'un manchon de tissu érectile dénommé
corps spongieux. On peut ainsi décrire à l'urètre
trois parties : l'urètre prostatique (1), l'urètre
membraneux (2) et l'urètre spongieux ou pénien
(3).
Au niveau de la paroi postérieure de l'urètre prostatique
se trouve une petite élévation allongée,
le veru montanum (1). Chez 10% des hommes, il existe au
milieu de cette élévation une cavité, l'utricule
prostatique (2), vestige du canal de Muller et homologue rudimentaire
de l'utérus. De part et d'autre de cette structure, on
trouve l'ouverture des deux canaux éjaculateurs
(3). Les nombreux canaux prostatiques s'ouvrent dans les sinus
prostatiques (4), gouttières qui flanquent le veru
montanum.
La portion prostatique de l'urètre est tapissée
par un épithélium urinaire identique à
celui de la vessie. Dans la portion membraneuse, on décrit
habituellement un épithélium cylindrique stratifié
ou pseudostratifié. Cet épithélium devient
cylindrique bistratifié et même simple dans
son trajet spongieux comme le montre cette micrographie.
Au niveau de la fossette naviculaire, il se transforme en épithélium
épidermoïde. Des plages epidermoïdes circonscrites
peuvent aussi être observées tout au long de la partie
spongieuse.
L'épithélium de l'urètre spongieux présente
des dépressions dont la paroi est riche en cellules
de type mucipare; c'est dans ces lacunes que s'ouvrent
les glandes de Littré
dont une est visible sur cette micrographie. Il s'agit de petites
glandes acineuses ou tubuloacineuses formées
de cellules à sécrétion muqueuse destinée
à lubrifier l'urètre; elles sont situées
dans le chorion et pénètrent parfois profondément
dans le corps spongieux.
Le chorion est riche en tissu conjonctif lâche et
contient beaucoup de fibres élastiques.
Au niveau de l'urètre spongieux,
la partie externe du chorion et la musculeuse adjacente sont infiltrées
de lacs veineux (1), séparés par des trabécules
fibroélastiques riches en cellules musculaires
lisses (2) et alimentés par des artères à
coussinet (3). Ce corps spongieux est un tissu érectile
identique à celui des corps caverneux. Nous le décrirons
plus en détail dans le chapitre consacré à
l'appareil génital mâle.
Au niveau de la partie spongieuse, il n'y a donc pas de musculeuse
bien individualisée. Celleci n'existe que dans la
partie prostatique et membraneuse où elle est formée
de cellules musculaires lisses surtout longitudinales avec quelques
cellules circulaires en périphérie. La portion membraneuse
est en outre entourée d'une masse de muscle strié
formant le sphincter externe.
L'urètre féminin est court ( 2 à 5 cm) et
sa structure histologique est simple. L'épithélium
est de type urinaire dans la portion juxtavésicale
et acquiert les caractéristiques d'un épithélium
cylindrique pluristratifié ou pseudostratifié
dans la portion distale. Au niveau du méat urinaire, il
est suivi par l'épithélium épidermoïde
de la vulve. Le chorion est lâche et irrigué
par un important plexus veineux. Il contient de petites glandes
muqueuses périuréthrales, les glandes de Skéne,
homologues des glandes de Littré. La musculeuse
lisse comporte une couche interne longitudinale et une couche
externe circulaire. Au tiers moyen de l'urètre, le sphincter
strié entoure le manchon musculaire lisse.
Nous avons ainsi terminé l'étude du système
urinaire.
 Les voies urinaires
commencent au niveau des calices (1) situés dans
le sinus rénal. Les calices s'ouvrent dans le bassinet
(2), localisé à hauteur du hile. Le bassinet se
poursuit par l'uretère (3) qui s'abouche au bas-fond
de la vessie (4). Du col vésical se détache
un canal unique, l'urètre (5) qui débouche
à l'extérieur.
Les voies urinaires
commencent au niveau des calices (1) situés dans
le sinus rénal. Les calices s'ouvrent dans le bassinet
(2), localisé à hauteur du hile. Le bassinet se
poursuit par l'uretère (3) qui s'abouche au bas-fond
de la vessie (4). Du col vésical se détache
un canal unique, l'urètre (5) qui débouche
à l'extérieur.

